Conform celor mai noi date medicale și ghiduri internaționale
1. Ce este osteoporoza și de ce apare?
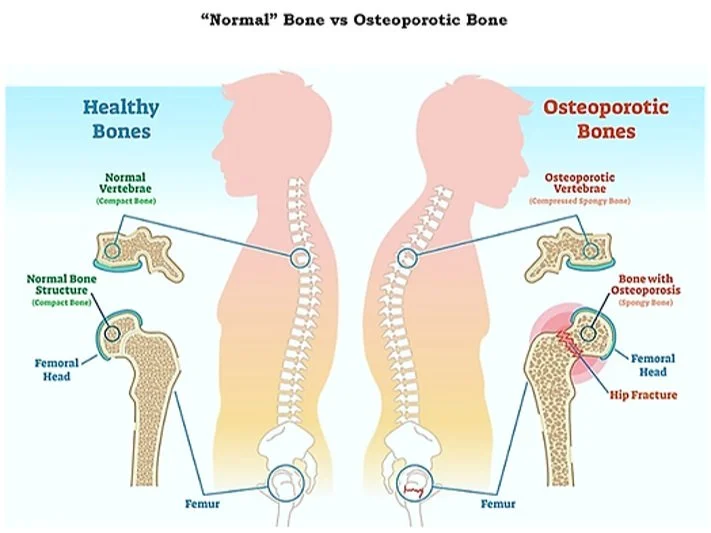
Osteoporoza este o boală metabolică a scheletului caracterizată prin:
- scăderea densității minerale osoase,
- fragilizarea structurii interne a osului,
- risc crescut de fracturi chiar la traumatisme minore.
Osul este un țesut viu, supus unui proces continuu:
- osteoclastele îndepărtează osul vechi,
- osteoblastele construiesc os nou.
Când echilibrul se rupe și rezorbția osoasă devine dominantă, apare osteoporoza.

2. Cum se schimbă oasele odată cu vârsta?
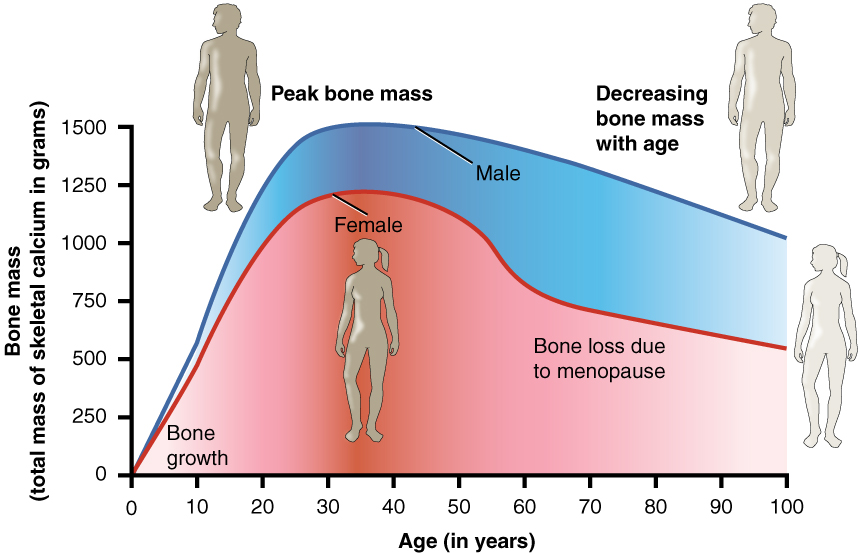
Conform datelor medicale, femeile ating masa osoasă maximă între 25–30 de ani. După această vârstă:
- începe o scădere lentă,
- care se accelerează brusc după menopauză (din cauza reducerii nivelului de estrogen).
Femeile pot pierde de-a lungul vieții până la:
- 50% din osul spongios,
- 30% din osul cortical.
Bărbații pierd mult mai puțin.
3. Rolul fundamental al vitaminei D pentru sănătatea oaselor
Vitamina D are trei funcții majore:
- crește absorbția calciului și fosforului în intestin,
- contribuie la mineralizarea osoasă,
- susține sistemul imunitar și funcția musculară.
Producția vitaminei D:
- în piele (sub acțiunea UVB),
- în ficat (transformare în 25(OH)D),
- în rinichi (forma activă 1,25(OH)₂D).
Nivelul optim recomandat: 30–50 ng/mL, verificat prin analiză.
4. Tipurile de osteoporoză
Osteoporoza primară
- postmenopauzală
- senilă
- idiopatică
Osteoporoza secundară
Din cauze precum:
- hipertiroidism, hiperparatiroidism
- boli reumatologice
- afecțiuni gastrointestinale
- insuficiență renală
- tratament cronic cu corticoizi, IPP, SSRI
- alte boli endocrine
5. Diagnosticul osteoporozei
Metoda standard: osteodensitometria DXA (coloană lombară și col femural).
Criterii OMS:
- Normal: T-score ≥ -1
- Osteopenie: -1 până la -2.5
- Osteoporoză: ≤ -2.5
- Osteoporoză severă: ≤ -2.5 + fractură prezentă
Diferența dintre scoruri:
- T-score: compară cu un adult de 30 ani
- Z-score: compară cu persoane de aceeași vârstă


6. Fracturile osteoporotice
Cele mai frecvente fracturi:
- vertebre (T11–L2)
- col femural
- radius distal
- humerus proximal
- pelvis
Deformările vertebrelor pot fi:
- concave
- biconcave
- cuneiforme
- plate
Aceste modificări duc la:
- dureri cronice
- cifoză
- scădere în înălțime
- limitarea mobilității
7. Evaluarea riscului prin FRAX
FRAX calculează probabilitatea unei fracturi majore în următorii 10 ani, pe baza:
- vârstei
- IMC
- istoricului de fracturi
- fumatului
- consumului de alcool
- tratamentului cu corticoizi
- bolilor asociate
- densității osoase (opțional)
Interpretare:
- <10% — risc scăzut
- 10–20% — risc moderat (posibil tratament)
- >20% — risc crescut (tratament recomandat)
8. Când începe tratamentul?
Tratamentul este recomandat în următoarele situații:
- T-score ≤ -2.0, chiar fără factori suplimentari
- T-score ≤ -1.5 + factori de risc
- fracturi osteoporotice existente
- femei >70 ani cu risc mare, chiar fără DXA sever afectat
9. Opțiunile de tratament
A. Terapia antiresorbtivă (prima linie)
- alendronat
- risedronat
- ibandronat
- acid zoledronic
B. Terapia de a doua linie
- denosumab
- SERM (raloxifen)
- teriparatidă, abaloparatidă
- romosozumab (efect anabolic + antiresorbtiv)
C. Terapia hormonală
Recomandată în primii ani postmenopauză, în absența contraindicațiilor.
10. Rolul calciului în sănătatea oaselor
Aport recomandat:
- 800–1000 mg/zi înainte de menopauză
- 1500 mg/zi după 50 ani
- 1200 mg/zi în sarcină/alăptare
Surse alimentare:
- lactate
- sardine
- migdale
- susan, tahini
- legume verzi
- tofu cu calciu
- produse fortificate
11. Cum prevenim osteoporoza?
Prevenția osteoporozei este un proces activ care țintește metabolismul osos, musculatura, hormonii, nutriția și stilul de viață. Nicio intervenție singulară nu este suficientă — trebuie abordată global.
1. Menținerea unui nivel optim de vitamina D
Nivel ideal: 30–50 ng/mL.
Rolurile vitaminei D:
- absorbția calciului,
- mineralizarea osoasă,
- reducerea riscului de cădere,
- optimizarea imunității și a forței musculare.
Cauze ale deficitului:
- expunere insuficientă la soare,
- vârsta,
- boli digestive,
- obezitate,
- deficit de magneziu,
- haine groase / iarnă prelungită.
Suplimentarea se individualizează în funcție de analize.

2. Alimentația bogată în calciu și proteine
Calciul
Recomandare: 800–1500 mg/zi.
Surse excelente:
- lactate
- sardine
- tofu cu calciu
- susan, tahini
- legume verzi
- migdale
Calciul se absoarbe mai bine în porții mici, distribuite peste zi.
Proteina – fundamentul structurii osoase
Osul este format 50% din matrice proteică (colagen tip I).
Recomandare: 1–1.2 g proteină/kg/zi, iar în menopauză 1.2–1.5 g/kg.
Surse:
- ouă
- carne slabă
- pește
- leguminoase
- brânză cottage
- iaurt grecesc
- quinoa, hrișcă
- colagen hidrolizat
3. Mișcare zilnică – „medicamentul” nr. 1 antiosteoporoză
Niciun supliment nu poate reproduce efectul mecanic pe care îl au exercițiile asupra osului.
Exerciții recomandate:
- mers alert (30–45 min/zi)
- antrenament de forță (2–3 ori/săptămână)
- exerciții cu greutăți (gantere, haltere, kettlebells)
- exerciții pentru musculatura spatelui
- antrenament de echilibru (yoga, tai chi, pilates)
Efecte:
- crește densitatea osoasă,
- crește masa musculară,
- reduce riscul de cădere,
- îmbunătățește postura,
- reduce durerile de spate.
4. Controlul factorilor de risc
- renunțarea la fumat
- reducerea consumului de alcool
- somn de calitate
- evitarea sedentarismului (pauze la fiecare 45–60 minute)
5. Tratarea bolilor asociate
Osteoporoza poate fi agravată de:
- hipertiroidism, exces de hormoni tiroidieni
- boli digestive (Crohn, colită, gastrită atrofică)
- afecțiuni renale
- boli reumatologice (artrită reumatoidă, lupus)
- tratament cronic cu corticoizi, IPP, SSRI
Corectarea acestor factori este esențială pentru prevenția reală.
Concluzie finală
Osteoporoza este prevenibilă și tratabilă.
Cu o combinație corectă de nutriție, vitamina D, mișcare, echilibru hormonal și evaluare medicală periodică, o femeie poate avea o densitate osoasă bună și o viață activă chiar și după menopauză.
Grija pentru oase este o investiție în mobilitate, independență și calitatea vieții.